La spermoculture est un examen bactériologique du sperme : elle consiste à mettre en culture l’éjaculat pour y rechercher des germes pathogènes. Moins connue que le spermogramme, elle est pourtant indispensable dans certaines situations — notamment avant une FIV, mais aussi dès qu’une infection du tractus génital masculin est suspectée. Le problème majeur de ces infections : elles sont souvent totalement asymptomatiques, et ne se révèlent qu’au détour d’un bilan de fertilité.
Qu’est-ce que la spermoculture ?
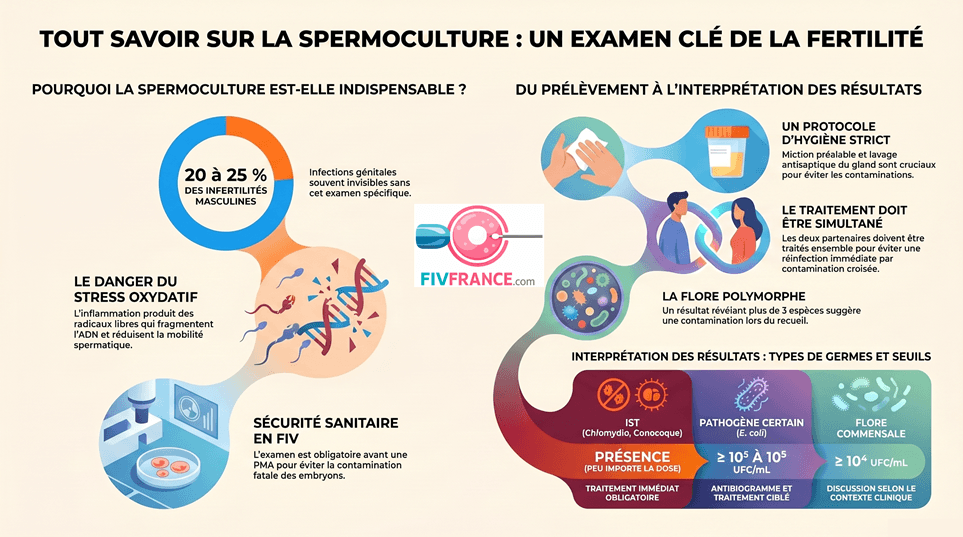
La spermoculture — ou bactériospermie — est l’examen microbiologique de référence pour explorer une infection du tractus génital masculin. Elle consiste à mettre en culture l’éjaculat dans un laboratoire, à identifier les micro-organismes présents, à les quantifier en UFC/mL (Unités Formant Colonies par millilitre) et, le cas échéant, à réaliser un antibiogramme pour guider le traitement antibiotique.
Contrairement à ce que l’on pourrait croire, le sperme est physiologiquement considéré comme un milieu stérile. La présence de bactéries en quantité significative est donc anormale et peut être à l’origine d’altérations de la qualité spermatique — directement ou via l’inflammation qu’elle déclenche. L’examen est complémentaire du spermogramme et de l’ECBU (examen cytobactériologique des urines), et fait souvent partie du bilan d’infertilité masculine.
Pourquoi les infections génitales nuisent à la fertilité masculine
Le lien entre infections génitales et infertilité masculine est bien établi : elles représentent 20 à 25 % des cas d’infertilité masculine. Mais le mécanisme est plus subtil qu’une simple « attaque » directe des spermatozoïdes. C’est surtout le stress oxydatif généré par la réponse inflammatoire qui est en cause.
- Lésions épithéliales de l’épididyme (irréversibles)
- Lésions prostate et vésicules séminales (réversibles)
- Fibroses, obstructions canalaires
- Stases, nécrospermie
- Fragmentation de l’ADN spermatique
- Diminution de la réaction acrosomique
- Réduction de la mobilité (asthénospermie)
- Altérations membranaires
Quand prescrire une spermoculture ?
La spermoculture n’est pas un examen de routine systématique dans tout bilan de fertilité — mais elle est indispensable dans un certain nombre de situations. L’interrogatoire médical est la première clé : des antécédents d’infections urinaires, d’urétrite, d’épididymite ou de prostatite — même anciens — doivent déclencher sa prescription.
🔬 Sur anomalie du spermogramme
- Leucospermie élevée (≥ 5×10⁵/mL)
- Asthénospermie inexpliquée
- Nécrospermie
- Augmentation des spermatozoïdes à flagelle enroulé
- Térato-asthéno-nécro-zoospermie (OATS) inexpliquée
📋 Sur antécédents / contexte
- Antécédents d’infections génitales (épididymite, prostatite, orchite)
- Brûlures urinaires ou écoulement uréthral passés
- Partenaire avec IST connue
- Bilan IST préventif en parcours de don de sperme
🏥 Systématique avant AMP
Toujours réalisée avant une FIV / ICSI / IAC pour éviter la contamination des cultures embryonnaires in vitro. Une bactériospermie non détectée peut compromettre la tentative en cours en contaminant les milieux de culture et les embryons.
Comment se déroule l’examen ?
La qualité du résultat dépend entièrement de la qualité du recueil. Un prélèvement mal réalisé donne presque inévitablement une flore polymorphe sans valeur diagnostique — simplement parce que les bactéries cutanées et urinaires contaminent l’échantillon.
✅ Protocole de recueil pour une spermoculture fiable
- Abstinence sexuelle de 2 à 5 jours (identique à un spermogramme)
- Miction complète juste avant le recueil (pour nettoyer l’urètre)
- Lavage soigneux des mains et du gland au savon antiseptique
- Séchage avec compresses stériles
- Recueil dans un flacon stérile fourni par le laboratoire
- Acheminement au laboratoire dans l’heure (à température corporelle)
⚠️ Ne pas utiliser de préservatif pour le recueil — les lubrifiants et latex sont toxiques pour les bactéries et les spermatozoïdes.
L’examen comprend une mise en culture sur différents milieux adaptés aux germes recherchés, une identification bactériologique, un comptage en UFC/mL, et si nécessaire un antibiogramme. La recherche de Chlamydia trachomatis se fait par PCR sur prélèvement urinaire (premier jet) ou urétral — pas directement sur le sperme — car la sérologie est plus sensible que la culture pour ce germe. Les Mycoplasmes nécessitent des milieux de culture spéciaux et un seuil d’interprétation propre (≥ 10⁴ UFC/mL).
Comment interpréter les résultats d’une spermoculture ?
L’interprétation d’une spermoculture est plus complexe qu’un simple « positif / négatif ». Elle dépend du type de germe identifié, de sa concentration, et du contexte clinique. Voici un guide de lecture des 4 situations possibles.
Le traitement en cas de spermoculture positive
Le traitement vise deux objectifs distincts selon le contexte : stériliser le sperme en vue d’une AMP (1 mois de traitement suffit généralement) et améliorer la spermatogenèse à long terme (plusieurs mois peuvent être nécessaires). La règle fondamentale : traiter les deux partenaires simultanément, car la contamination croisée est systématique.
| Germe | Antibiotique de référence | Remarque |
|---|---|---|
| Chlamydia trachomatis | Doxycycline 200 mg/j × 21j ou Azithromycine (dose unique) |
Traitement des deux partenaires obligatoire |
| Ureaplasma / Mycoplasme | Doxycycline ou Josamycine | Antibiogramme indispensable (résistances) |
| E. coli / entérobactéries | Selon antibiogramme (fluoroquinolones, triméthoprime…) | Résistances aux antibiotiques en hausse |
| Streptocoques, staphylocoques | Selon antibiogramme | Discuter selon concentration et leucospermie associée |
En complément de l’antibiothérapie, un traitement anti-inflammatoire est souvent associé pour réduire le stress oxydatif généré par la leucospermie. La prescription d’antioxydants (vitamine C, vitamine E, zinc, coenzyme Q10) peut être discutée pour protéger les spermatozoïdes des radicaux libres pendant la période de traitement. Les éjaculations fréquentes (au moins toutes les 48–72h) sont recommandées pour « drainer » le tractus génital et accélérer l’élimination des germes et des leucocytes.
⏱️ Surveillance après traitement
- Spermogramme de contrôle 3 mois après la fin du traitement (durée d’un cycle de spermatogenèse)
- Spermoculture de contrôle pour confirmer l’éradication avant AMP
- Taux de récidive : environ 30 % — congélation du sperme stérilisé utile si AMP prévue
- Penser aux infections hautes (prostate, vésicules séminales) en cas d’échec du traitement
La spermoculture en AMP : un enjeu de sécurité sanitaire
En AMP, la spermoculture revêt une importance particulière qui dépasse la simple question de fertilité. Une bactériospermie non détectée peut contaminer les milieux de culture embryonnaire et compromettre la tentative en cours — voire la rendre dangereuse pour la patiente. C’est pourquoi une spermoculture récente (moins de 6 mois) est systématiquement exigée avant toute tentative de FIV, ICSI ou IAC.
En cas de spermoculture positive au moment prévu de la tentative, celle-ci est reportée jusqu’à l’obtention d’une culture négative sur au moins deux prélèvements successifs. Ce délai, vécu comme une contrainte, est en réalité une protection : les bactéries présentes dans le sperme altèrent non seulement les embryons en culture mais peuvent également être transmises à la partenaire lors de l’insémination ou du transfert.
Questions fréquentes sur la spermoculture
Une spermoculture positive signifie-t-elle que je suis infertile ?
Pourquoi ma partenaire doit-elle aussi être traitée ?
Qu’est-ce que la leucospermie et est-elle toujours liée à une infection ?
Combien de temps après le traitement peut-on relancer la FIV ?
Ma spermoculture est revenue « flore polymorphe » : que cela signifie-t-il ?
Sources
📚 Sources et références
- Leruez-Ville M. et al. (2005). Infection du tractus génital masculin : le point de vue du bactériologiste. EM-consulte. → em-consulte.com
- Marchand E. et al. (2012). Les bactériospermies en AMP : comment réaliser et interpréter une spermoculture ? ScienceDirect. → sciencedirect.com
- Progrès en Urologie (2023). Infections génito-urinaires et infertilité masculine. → urofrance.org
- IVI France (2024). Leucocytes dans le spermogramme : spermoculture et traitement. → ivi-fertilite.fr
- Dr Kara-Zaitri M.A. (2025). Spermoculture. → dr-karazaitri-ma.net
- WHO (2021). Laboratory manual for the examination and processing of human semen, 6th edition. → who.int



