 NIDATION - TRANSFERT - EMBRYON (1/3) NIDATION - TRANSFERT - EMBRYON (1/3)
À quoi sont dus les échecs de nidation en FIV ?
On peut incriminer à priori deux facteurs : la qualité des embryons et celle de l'endomètre où ils doivent s'implanter. Il n'est pas aisé de déterminer la part de chacun de ces deux facteurs.
 Les embryons obtenus en FIV sont-ils moins viables que ceux produits en reproduction spontanée ? Les embryons obtenus en FIV sont-ils moins viables que ceux produits en reproduction spontanée ?
La réponse doit être nuancée :
la FIV permet de produire des embryons aussi viables que la nature, mais leur pourcentage est plus faible.
Et ceci pour une raison évidente : en reproduction spontanée, tous les ovocytes ou presque sont matures et fournissent des embryons viables, alors qu'en FIV beaucoup d'ovocytes sont incomplètement matures.
Certains d'entre eux peuvent être fécondés, mais ils fournissent des embryons de viabilité réduite.
En outre, au moins 50 % des embryons portent des anomalies chromosomiques qui les empêchent presque toujours de se développer.
 L'ENDOMÈTRE L'ENDOMÈTRE
L'ENDOMETRE : "MUQUEUSE VIVANTE"L’endomètre est très sensible aux variations hormonales.
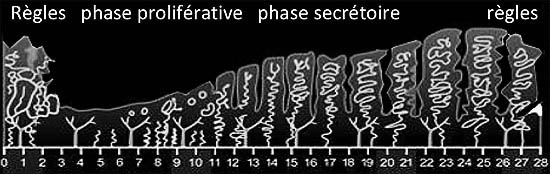
D'abord sous l'influence de l'Oestradiol, en première partie de cycle puis de la progestérone en deuxième partie de cyle après l'ovulation, l’endomètre va subir des modifications qui vont le rendre réceptif à l'embryon éventuellement conçu dans les trompes quelques jours plus tôt ou déposé par transfert à la suite d'une fécondation in vitro.
On décrit deux phases dans son évolution :
 - une phase proliférative sous influence de l'oestradiol, - une phase proliférative sous influence de l'oestradiol,
En Phase proliférative L’endomètre apparaît comme deux bandes hypoéchogènes de part et d’autres de la ligne de réflexion, Il Peut atteindre 8 à 10 mm en fin de phase proliférative.
 - une phase sécrétoire sous influence de la progestérone. - une phase sécrétoire sous influence de la progestérone.
La progestérone a un rôle de maturation qui ne peut s’exprimer que sur une muqueuse d’épaisseur suffisante préalablement préparée par l'oestradiol.
En Phase secrétoire : l'épaississement de l’endomètre atteind généralement 12 à 14 mm,
Les glandes endométriales se chargent en glycogène (reserve nutritive) et en mucus. Ce qui donne une hyperechonénicité à l'échographie.
En cas d'absence d'implantation la partie externe de l'endomètre sera éliminée lors des règles.
La régénération d'un nouvel endomètre au cycle suivant se fera par le même processus.
 
Echographie de l'endomètre
 PATHOLOGIE FONCTIONNELLE DE L'ENDOMETRE PATHOLOGIE FONCTIONNELLE DE L'ENDOMETRE
Il s'agit d'une pathologie hormono-dépendante, secondaire a un déséquilibre oestro-progestative.
L'Atrophie endometriale
- Elle est quasiment physiologique en post-ménopause, elle témoigne d un etat d hypo-oestrogènémie.
Il existe aussi d'autre causes d'atrophie endométriale.
En periode d activite génitale, elle peut etre secondaire a la prise de médicaments :
- Agonistes ou antagonistes de la LH-RH, utilisés en traitement d'AMP
- Progestatifs purs ou Pilule mini-dosee. - Danazol.
elle peut être aussi d'ordre pathologique :
- Aménorrhee hypothalamo-hypophysaire,
- Insuffisance ovarienne.
Dans ces cas l'épaisseur de l'endomètre est généralement inferieure a 5 mm,
L'hypertrophie endometriale
- Temoigne d un desequilibre hormonal par hyperoestrogenie absolue ou relative endogene :
retrouvé notamment dans des cas d'obesite, d'ovaires polykystiques ou d'anovulation).
 En procédure de fécondation in vitro, suite au traitement de stimulation ovarienne, il peut arriver que l'endomètre n'ait pas les qualités requises pour permettre la nidation de l'embryon à recevoir. En procédure de fécondation in vitro, suite au traitement de stimulation ovarienne, il peut arriver que l'endomètre n'ait pas les qualités requises pour permettre la nidation de l'embryon à recevoir.
Dans ces conditions, le biologiste pourra vitrifier les embryons pour les transferer au cours d'un futur cycle , plus propice à la nidation.
cette procédure, de plus en plus systématiquement utilisée, semble prometeuse en terme de résultats obtenus et celà, en évitant les grossesses multiples par dépôt d'un seul embryon à chaque transfert.
 Lire la suite ... Lire la suite ...
VOIR AUSSI :
 Les Echecs de fécondation Les Echecs de fécondation
Il peut arriver que, pour des raisons diverses, il y ait échec de fécondation. Cet échec peut être occasionnel ou répétitif, Quelles en sont les causes ?
 La Qualité de l'embryon La Qualité de l'embryon
La qualité de l'embryon transféré est bien sûr un élément primordial, plusieurs pistes nous permettent de faire un meilleur tri, mais il reste encore des connaissances à acquérir pour être sûr d'implanter un embryon viable à 100 %.
 Le Transfert embryonnaire Le Transfert embryonnaire
|





 NIDATION - TRANSFERT - EMBRYON (1/3)
NIDATION - TRANSFERT - EMBRYON (1/3)


